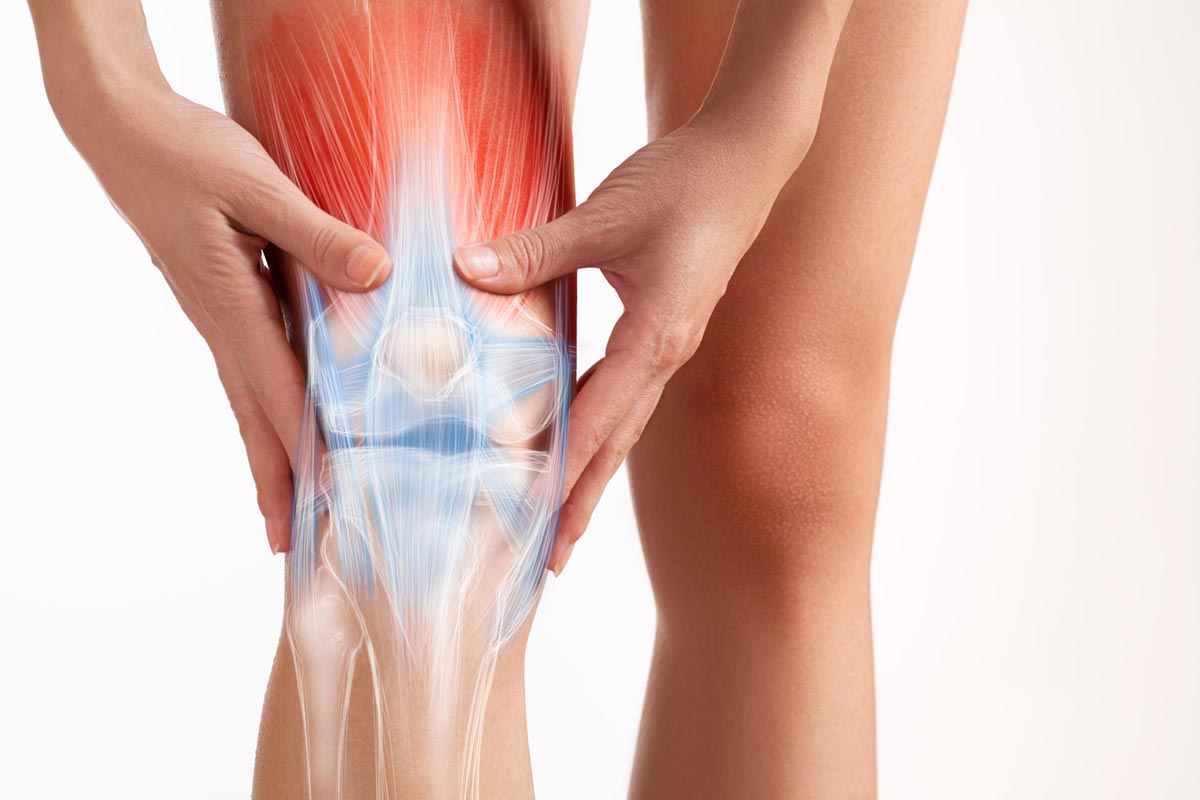
Estudo recém publicado em 05 de Junho de 2.021, em uma das revistas do grupo Nature, avaliou 301 pessoas com dores no joelho. Os dados mostram que o principal fator de risco relacionado a esse sintoma foi a área de gordura visceral, e não as alterações radiográficas compatíveis com desgaste, ou artrose, como muitos acreditavam.
Os pesquisadores suecos conduziram um estudo observacional, em pessoas com idade de 30 a 60 anos, para identificar fatores de risco para uma queixa muito comum: dor na articulação dos joelhos. Nessa pesquisa buscou-se compreender melhor o motivo pelo qual o limiar de dor (estímulo necessário para desencadear uma percepção desconfortável) é menor em algumas pessoas e em outras não. Um dos objetivos da pesquisa é explicar por que parte dos indivíduos com a doença, mesmo em fases avançadas, não se queixam de dores (ou as apresentam com sintomas muito leves) enquanto outras pessoas possuem sintomas mais intensos mesmo em estágios iniciais.
O estudo avaliou os pacientes quanto ao índice de massa corporal, área de gordura visceral e % de gordura corporal medida pelo exame de bioimpedância, e a relação desses índices com a intensidade das dores no joelho bem como no restante do corpo, percebidas ao se estimular por meio da palpação manual e também com a medida por com um aparelho (algômetro).
Os resultados apresentados comprovam a hipótese de que mulheres possuem maior sensibilidade (limiares de dor mais baixos) do que os indivíduos masculinos em todos os pontos pesquisados. Também ficou comprovado que não foi identificada relação direta entre os pontos de dor e as alterações radiológicas.
O artigo discute sobre um ponto relevante e que é abordado com frequência tanto em nosso blog quanto durante as consultas e tratamentos: a importância da redução do % de gordura corporal para o alívio das dores.

De acordo com os autores a obesidade, é a principal causa das dores no joelho!
De acordo com os autores, as estratégias para o controle da dor envolvem a necessidade de se conhecer o mecanismo de sensibilização central e periférica que acomete esses pacientes, em especial quando há um acúmulo de gordura visceral.
Por esse motivo é importante reforçarmos que tanto o médico quanto o paciente devem se conscientizar de que a avaliação e o controle da composição corporal, com redução do % de gordura é uma medida necessária logo no início, e que a abordagem de todos os fatores de risco são importantes para se alcançar o sucesso no tratamento.
Caso tenha interesse em saber mais sobre o assunto, fale com um de nossos especialistas, pelo link na imagem abaixo.

Referência: Sylwander, C., Larsson, I., Haglund, E. et al. Pressure pain thresholds in individuals with knee pain: a cross-sectional study. BMC Musculoskelet Disord22, 516 (2021). https://doi.org/10.1186/s12891-021-04408-0 (Publicado em 05/06/2021)













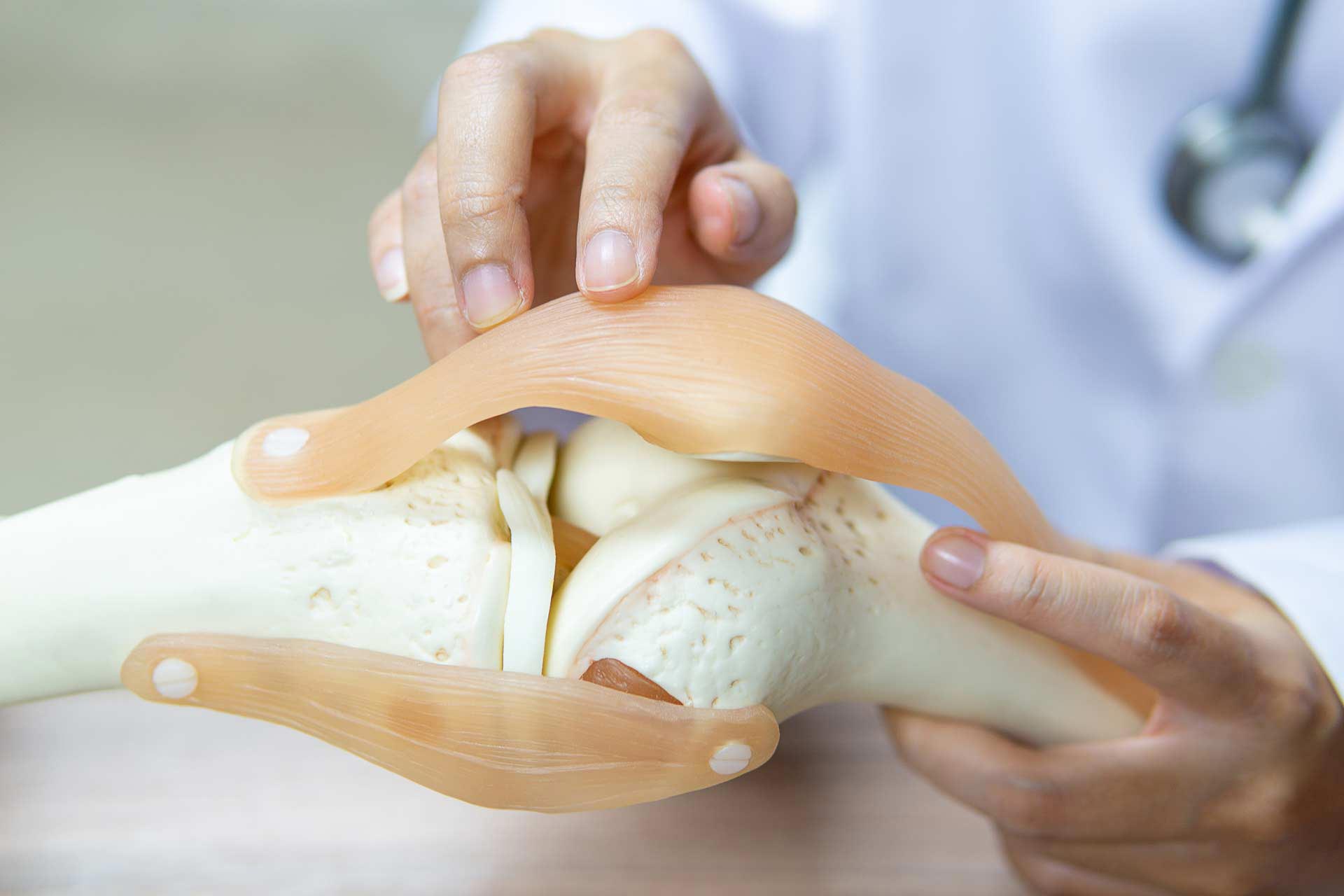







 Apesar de existirem lesões degenerativas associadas ao menisco, é mais frequente que seja resultado de trauma durante uma prática esportiva, principalmente futebol, que envolve muito contato.
Apesar de existirem lesões degenerativas associadas ao menisco, é mais frequente que seja resultado de trauma durante uma prática esportiva, principalmente futebol, que envolve muito contato.
